Découvrez le lien fondamental entre le microbiote et l’immunité. Nahibu propose l’analyse par séquençage métagénomique pour une santé intestinale optimale. Boostez vos défenses !

Nahibu : les étapes pour analyser votre échantillon de selles
Nahibu : les étapes d’analyse de votre échantillon de selles
Comment se passe le test de votre prélèvement ? Nahibu analyse les gènes des bactéries contenues dans votre échantillon de selles, ce qui nécessite plusieurs étapes successives réalisées par des techniciens hautement qualifiés et habitués à ce genre de manipulations. Quelles sont ces différentes étapes et pourquoi mes résultats ne sont-ils pas instantanément chargés sur la plateforme de résultats à réception de mon échantillon ?
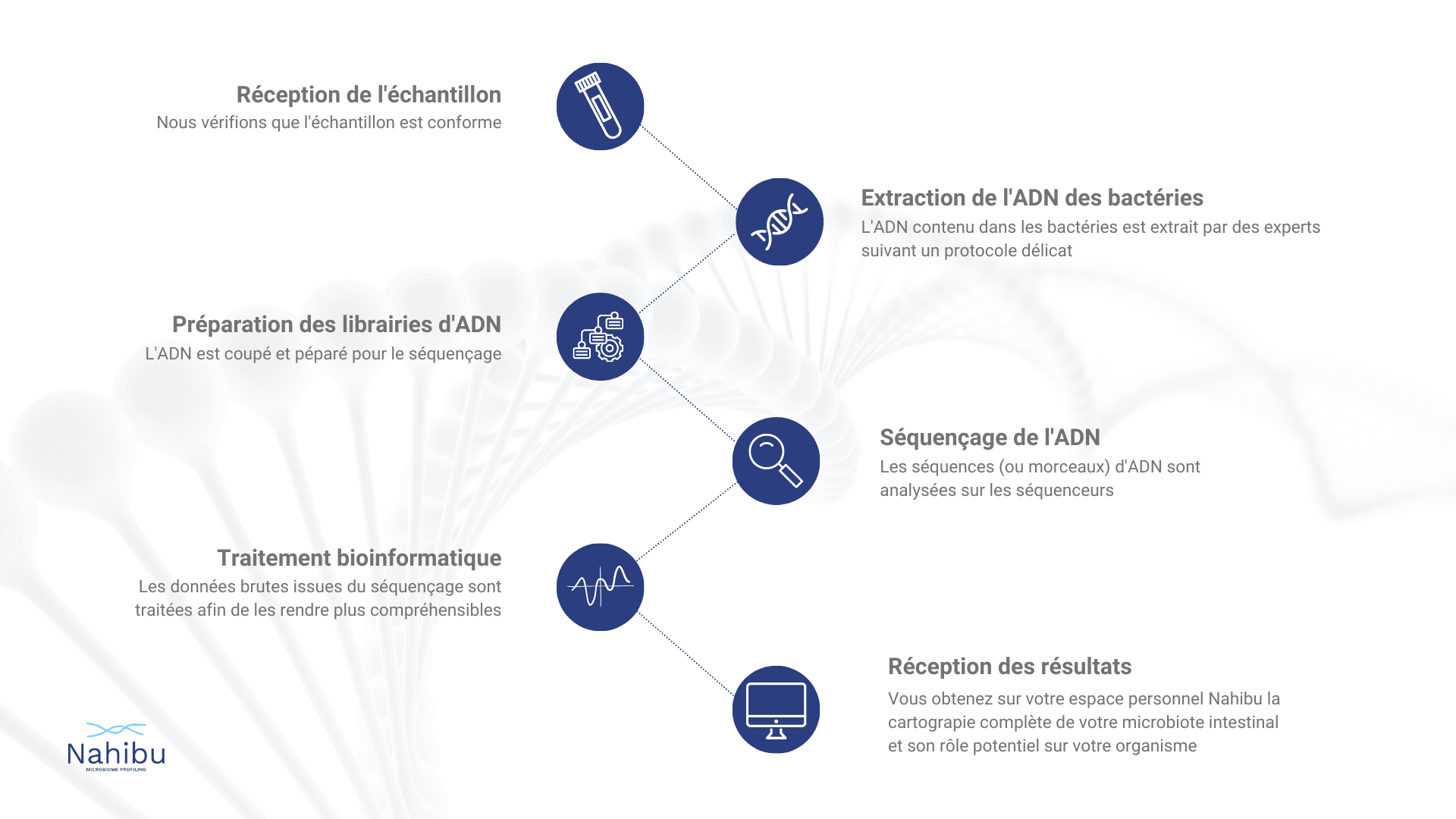
1) Réception de votre échantillon de selles
À la réception de l’échantillon par Nahibu, un premier contrôle qualité de ce dernier est effectué.
Il partira ensuite en séquençage dans notre laboratoire partenaire.
2) L’extraction d’ADN
Ensuite, l’ADN bactérien est extrait dans un laboratoire dédié à cette opération en suivant un protocole délicat. En effet, les manipulations sont effectuées avec un grand soin dans un espace dédié pour ne pas contaminer l’échantillon avec de l’ADN provenant de sources extérieures. Cette étape cruciale nécessite la plus grande précision car elle peut impacter les résultats.
Elle a pour but d’obtenir l’ADN bactérien le plus pur en quantité suffisante pour être séquencé. Le protocole est une succession d’étapes avec différentes solutions et des étapes de centrifugation. A l’issue de l’extraction, un contrôle qualité est à nouveau effectué pour être sûr qu’il y a assez d’ADN pour fournir des résultats fiables.

3) La préparation des librairies d’ADN
L’ADN ne peut pas être séquencé tel quel. Il est donc fragmenté et des librairies d’ADN sont préparées (une librairie pour chaque échantillon), ce qui dure plusieurs jours.
Cette étape a pour but d’obtenir des fragments de tailles homogènes avec des adaptateurs à leurs extrémités pour garantir une bonne analyse. A l’issue de la préparation des librairies, on procède à un contrôle qualité et à leur normalisation.
4) Le séquençage
Puis vient le séquençage des fragments d’ADN. Cette étape utilise des machines high-tech, appelé séquenceurs, qui identifient les nucléotides présents sur les brins d’ADN.
Les nucléotides sont les éléments de base qui constituent l’ADN ou l’ARN. Ils sont de quatre types pour l’ADN : A, C, G ou T. Le séquençage et la préparation de librairies sont effectués par des personnes qualifiées et entraînées à ces manipulations. Les protocoles sont longs, complexes et il faut y être habitué pour les suivre correctement.
À l’issue du séquençage, on obtient alors des séquences d’ADN, c’est-à-dire l’enchaînement des différents nucléotides. Les nucléotides peuvent être comparés à des mots, dont l’enchaînement forme des phrases, les séquences. La signification des phrases peut s’apparenter aux gènes.

5) L’interprétation des résultats
Une fois l’échantillon séquencé, on obtient des données sous forme brute : une suite de A, T, C ou G constituant des morceaux (on parle de lectures, ou reads) du métagénome du microbiote. Ces données sont sur des fichiers pouvant peser plusieurs Gigaoctets.
Une pré-analyse est réalisée afin, encore une fois, de contrôler la qualité du séquençage. Si le contrôle est validé, l’analyse se poursuit. Elle permet de donner du sens à ces fichiers de résultats par traitement bio-informatique, ou analyse de données. Cela consiste en une succession d’étapes qui prennent plusieurs jours pour finalement parvenir à la cartographie du microbiote et son interprétation sous forme fonctionnelle.
À partir des gènes identifiés, nous déterminons les espèces présentes dans votre microbiote ; c’est ce qu’on appelle l’analyse taxonomique. Pour cette étape, nous faisons appel à différent logiciels utilisés couramment en analyse métagénomique. Les résultats de ces logiciels nous permettent de calculer la richesse (le nombre d’espèces différentes présentes) ainsi que l’entérotype (le « type » de bactéries le mieux représenté dans votre microbiote).
Chez Nahibu, nous ne nous arrêtons pas à l’établissement de la liste des bactéries détectées dans votre échantillon. Nous regroupons les gènes présents dans le microbiote en grandes familles fonctionnelles appelés « modules fonctionnels » selon leur impact sur les voies métaboliques de l’organisme. Ceci permet d’expliquer https://nahibu.com/microbiote-intestinal/ et ainsi de connaître ses potentielles forces et faiblesses.
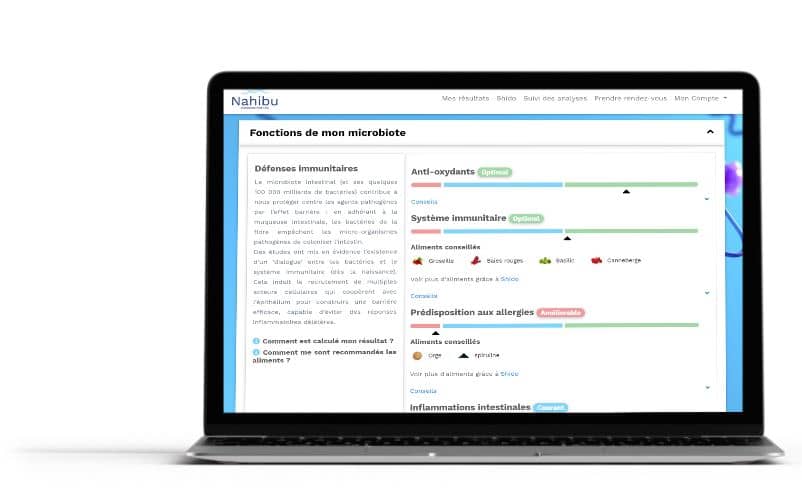
6) Réception de vos résultats d’analyse
Une fois toutes ces étapes accomplies, vos résultats sont disponibles dans votre espace personnel Nahibu sous la forme d’un rapport avec la cartographie de votre microbiote et l’analyse fonctionnelle de celui-ci.
Prenez soin de votre microbiote avec Nahibu.

Découvrez d’autres articles sur le microbiote.
Comment le Microbiote et l’Immunité Forgent Votre Santé
Comment Nahibu garantit la fiabilité de votre analyse ?
Chaque analyse Nahibu repose sur un protocole de contrôle qualité rigoureux : quantité, intégrité du prélèvement, traçabilité. Découvrez comment nous garantissons des résultats fiables.
Ce qu’il faut faire (et éviter) avant le test du microbiote intestinal
Alimentation, médicaments, mode de vie : certains facteurs peuvent fausser votre test du microbiote. Voici ce qu’il faut faire — et éviter — dans les jours qui précèdent.
Prenez soin de votre microbiote avec Nahibu.