Syndrome du colon irritable : une maladie du microbiote ?
Grâce à cet article, vous allez comprendre ce qu’est le syndrome du côlon irritable, ou colopathie fonctionnelle. Découvrez les symptômes de l’intestin irritable ainsi que le rôle du microbiote dans ceux-ci : vous allez apprendre comment faire le diagnostic de la dysbiose intestinale en cas d’intestin irritable. Nous allons également vous expliquer ce qu’est le régime sans FODMAP et quelle alimentation réduit les symptômes de ce syndrome.
Qu’est-ce que le syndrome du colon irritable ou colopathie fonctionnelle ?
Le syndrome du colon irritable (SCI), aussi appelé colopathie fonctionnelle ou syndrome de l’intestin irritable, affecte 10 à 15 % de la population mondiale, pour deux tiers des femmes. C’est une maladie multifactorielle qui impliques des facteurs génétiques et environnementaux (stress, alimentation, âge, origine géographique, traitement antibiotique, infections etc.). Cette maladie est la principale cause de consultations en gastro-entérologie, représentant jusqu’à la moitié de celles-ci !
Quels sont les symptômes du syndrome du colon irritable ?
Le syndrome du côlon irritable se caractérise notamment par des douleurs abdominales chroniques, des ballonnements et des perturbations du transit souvent associés à de la fatigue, de l’anxiété ou une dépression (jusqu’à 75% des patients), des nausées, des maux de tête et des troubles du sommeil. Cette maladie est dite bégnine car elle n’évolue pas en cancer (ex : cancer colorectal). Elle est également appelée colopathie fonctionnelle, car elle n’engendre pas de modification structurelle de l’intestin.
Le diagnostic du colon irritable est-il compliqué ?
Pour diagnostiquer leur syndrome du côlon irritable, les patients doivent parfois surmonter un parcours du combattant. Le diagnostic est souvent long (de plusieurs mois à plusieurs années), les symptômes pouvant être associés à d’autres maladies telles que les maladies inflammatoires chroniques de l’intestin ou l’allergie au gluten.
Les patients entendent souvent dire que le stress est la source de leurs maux. Cette incompréhension ainsi que la vaste palette de symptômes impactent la qualité de vie, l’équilibre mental et social. En effet, les douleurs et l’inconfort poussent les patients à refuser les invitations à dîner et à manger seul pour éviter les questions de leur entourage. Ils peuvent ressentir de la culpabilité, se sentant responsables de leurs troubles à cause du stress. De plus, les troubles intestinaux sont un sujet tabou qu’on ose rarement aborder avec ses proches.
Le diagnostic de cette maladie se base sur les critères de Rome. Le patient doit avoir ressenti des douleurs abdominales récurrentes au moins une fois par semaine pendant au moins les trois mois précédents, avec l’apparition des symptômes plus de six mois auparavant. Cette douleur doit être associée avec des troubles du transit. En effet, la colopathie fonctionnelle peut être associée à une constipation ou une diarrhée.
Il est à noter que les femmes souffrent plus souvent de SCI associé à une constipation que les hommes. Ces signes pouvant être observés dans d’autres maladies, le praticien doit procéder par élimination grâce à son interrogatoire et à des examens complémentaires.
Les causes des douleurs abdominales sont des troubles de la motilité (progression des selles dans l’intestin), une hypersensitivité intestinale, une activation immunitaire, un déséquilibre du microbiote intestinal et des perturbations de la barrière intestinale.
A l’heure actuelle, on ne peut pas guérir le SCI. Les traitements médicamenteux ou probiotiques disponibles peuvent soulager certains symptômes mais ne soignent pas la maladie.
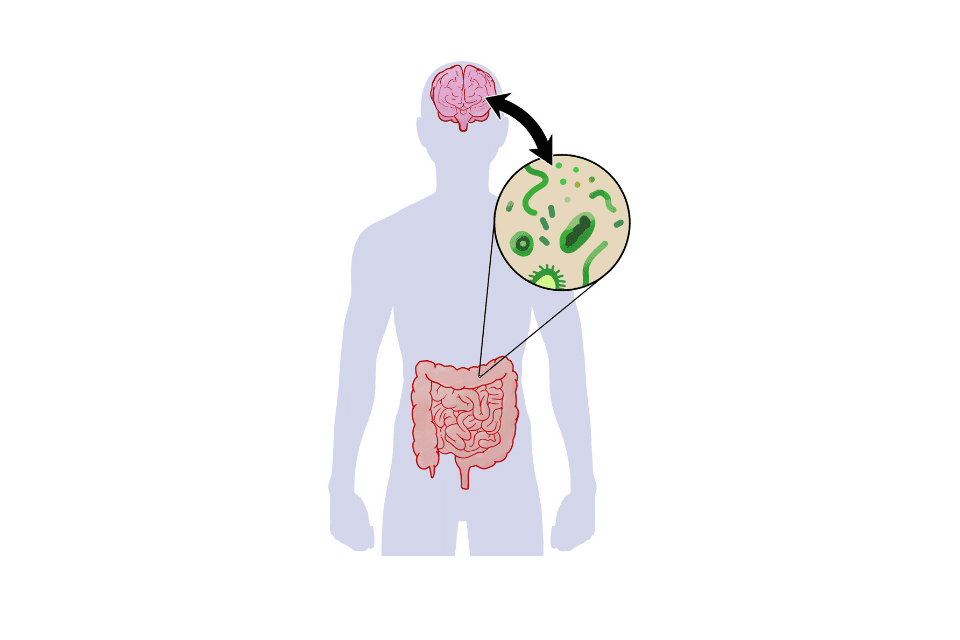
Le microbiote est-il la cause de l’intestin irritable ?
Le microbiote intestinal, l’ensemble des micro-organismes colonisant l’intestin, joue un rôle majeur dans la perpétuation des symptômes. L’axe intestin-cerveau est un système bidirectionnel qui intègre le cerveau et les fonctions gastro-intestinales comme la motilité, l’appétit et le maintien du poids, et dans lequel la flore intestinale a un rôle-clé. De plus, la perte de l’équilibre du microbiote, appelé dysbiose, aurait un rôle initiateur dans le SCI et participerait aux symptômes. Cette dysbiose est caractérisée par une augmentation des espèces pathogènes et une diminution des lactobacilles et bifidobactéries.
Elle entraîne une réponse immunitaire et une inflammation à bas bruit, c’est pourquoi on pense désormais que le syndrome du colon irritable est une maladie du microbiote et de l’axe intestin-cerveau. Une perte de diversité bactérienne a été mesurée dans plus de 70 % des cas. Ces anomalies du microbiote et les conséquences sur l’axe intestin-cerveau entraînent des changements dans la motilité et les sécrétions intestinales, contribuant à l’hypersensibilité viscérale et aux altérations des systèmes entéro-endocrine (production d’hormones) et immunitaire.
Le SCI survient fréquemment à la suite d’une infection intestinale, ou gastroentérite, sévère qui a réduit la diversité de la flore intestinale et avec laquelle on observe souvent un SIBO (colonisation bactérienne chronique de l’intestin grêle). Les traitements antibiotiques et le stress sont également des facteurs de risques, ainsi que les susceptibilités génétiques.
Prenez soin de votre microbiote avec Nahibu.

Le colon irritable est-il une maladie inflammatoire ?
Une hausse de 15 à 50 % de la perméabilité intestinale a été mesurée chez les patients. Cette hyperperméabilité permet au microbiote de causer une inflammation et pourrait jouer sur le système nerveux central en augmentant le niveau de cytokines (molécules inflammatoires) s’infiltrant dans la circulation. L’inflammation à bas bruit ainsi créée provoque une hypersensibilité viscérale à la douleur, des dysfonctions neuro-musculaires et des troubles du transit dans les cas de côlon irritable.
L’infiltration de cellules immunitaires à proximité des neurones viscéraux observée chez certains patients est associée aux ballonnements, à la douleur et à la sévérité des symptômes.
Le stress, quant à lui, est un facteur aggravant du SCI car il provoque une activation du système immunitaire.

Que manger en cas de colon irritable ?
Le côlon irritable est plus fréquent dans les sociétés occidentales, ce qui suggère un rôle de l’alimentation dans le SCI, car on sait qu’un régime occidental (riche en sucres rapides, graisses saturées et aliments transformés) provoque le développement d’un microbiote pro-inflammatoire.
De plus, jusqu’à 89 % des patients voient leurs symptômes déclenchés par les repas et l’ingestion d’aliments spécifiques. C’est dans ce contexte qu’ont débuté les recherches autour des FODMAP, les oligosaccharides, disaccharides et monosaccharides et polyols fermentescibles. Ces sucres sont très peu digérés par notre organisme mais rapidement fermentés par nos bactéries intestinales.

Pourquoi les FODMAP sont-ils mauvais chez les patients SCI ?
Les composés produits en majorité lors de la fermentation des FODMAP sont les acides gras à chaîne courte (AGCC), bénéfiques pour la santé. Or, chez les patients SCI, certains des microbes produisant les AGCC sont altérés et la consommation de FODMAP augmente le volume des gaz et les douleurs abdominales. Les patients ayant une sensibilité viscérale accrue, les ballonnements et gaz sont encore plus douloureux. Doit-on arrêter de manger des FODMAP pour autant ? Non, chez les personnes ne souffrant pas de colopathie fonctionnelle, les FODMAP ne posent aucun problème et peuvent être consommés sans restriction.
Une baisse de la sévérité de symptômes (ballonnements, diarrhée et douleurs) et une amélioration de la qualité de vie sont observées chez environ 70 % des patients suivant un régime à teneur réduite en FODMAP. Ces composés sont présents dans une large variété d’aliments (Une photo[Shido*]) tels que certains fruits et légumes, céréales, les produits laitiers et les aliments transformés, il est donc difficile de les éliminer de son alimentation. De plus, un régime pauvre en FODMAP ne doit pas être maintenu plus de quelques mois. La mise en place d’un tel régime doit être suivi par un diététicien au risque d’être inefficace, d’entraîner une perte de poids, des carences ou des déséquilibres.
Il faut noter qu’une étude a montré que l’amélioration des douleurs par un régime pauvre en FODMAP n’était pas accompagnée par une amélioration de la constipation ou de la diarrhée.
Qu’est-ce que le régime sans FODMAP ?
Pour soulager les symptômes et identifier les sucres et aliments auxquels les patients sont intolérants, ils peuvent suivre un régime pauvre en FODMAP pendant 4 à 8 semaines ; c’est la phase d’éviction qui a pour but de reposer l’intestin. Suite à cette phase, les aliments contenant des FODMAP (voir nos recettes pauvres en FODMAP) vont être réintroduits un à un quotidiennement pour en tester la tolérance. C’est ainsi que les malades peuvent identifier les aliments qui leur causent des symptômes et qu’ils doivent donc éviter. À l’inverse, les aliments ne provoquant pas de symptômes peuvent être conservés dans le régime du patient.

Recettes pour le régime du syndrome du côlon irritable
Pour soulager les douleurs, ballonnements et autres symptômes du syndrome du côlon irritable, de nombreux patients se tournent vers le régime sans FODMAP. Chez Nahibu, nous proposons des recettes pauvres en FODMAP pour vous accompagner durant la phase d’exclusion. La mention « pauvre en FODMAP » est indiquée dans le texte de la recette. Pour vous aider dans votre cuisine, voici également une liste d’alternatives aux aliments riches en FODMAP. Remplacez les aliments riches en FODMAP par des alternatives qui en contiennent peu ou pas.

Peut-on traiter le SCI avec des probiotiques ?
Les probiotiques sont des micro-organismes vivants qui, administrés en quantité adéquate, ont un effet positif sur l’hôte. En savoir plus sur les probiotiques et les prébiotiques. La combinaison de lactobacilles et bifidobactéries permet de restaurer l’intégrité de la barrière intestinale. Il est désormais accepté qu’une prise régulière de certains probiotiques soulage les symptômes du côlon irritable.
Des études ont montré que chez les patients SCI avec constipation, les troubles du transit et la distension abdominale sont améliorés après un mois de prise de Bifidobacterium lactis. Après deux mois de prise de Bifidobacterium infantis, la production de certaines molécules inflammatoires est normalisée et les symptômes se trouvent améliorés.
Comment bien vivre avec le syndrome de l’intestin irritable ?
Le syndrome du côlon irritable est une maladie multifactorielle difficile à diagnostiquer qui laisse souvent les patients en errance médicale et en souffrance pendant plusieurs années. En plus des symptômes physiques, on observe des conséquences psychologiques chez les malades.
Tout d’abord, écoutez votre corps : souffrir de douleurs chroniques ou de distension abdominale pendant plusieurs mois, voire années, n’est pas normal. Que faire si vous ressentez ces symptômes et pensez souffrir du SCI ? Consultez un médecin qui pourra vous écouter et vous orienter vers un spécialiste si besoin.
L’analyse de la flore intestinale pour détecter votre dysbiose.
Vous pouvez effectuer une analyse du microbiote intestinal pour détecter une dysbiose, ou déséquilibre de la flore intestinale. En effet, le microbiote joue un rôle majeur dans la colopathie fonctionnelle.
Une fois le diagnostic confirmé par un médecin, la question qui se posera à vous est « que manger en cas de colon irritable ? ». Si vous souhaitez tester votre tolérance à certains FODMAP, vous pouvez les exclure pendant plusieurs semaines, avec l’aide d’un diététicien, pour voir si cela soulage vos symptômes. Puis réintroduisez un à un les aliments évincés pour tester votre tolérance. Faites-vous accompagner par un diététicien qui saura vous motiver et s’assurer que vous ne souffrez pas de carences. Vous saurez ensuite quels sont les aliments à éviter pour réduire vos douleurs, ballonnements, gaz et autres inconforts.
Ne vous culpabilisez pas. Le stress n’est pas la source de tous vos maux si vous souffrez de colopathie fonctionnelle. Toutefois, c’est un facteur aggravant. Il est donc recommandé d’adopter des techniques de relaxation telle que la méditation, la cohérence cardiaque ou le yoga pour ne pas voir ses troubles empirer.
Enfin, n’ayez pas peur d’en parler. Une grande partie de la population souffre de cette maladie de plus en plus connue, vous n’êtes donc pas seul. N’hésitez pas à expliquer vos symptômes pour que votre entourage comprenne ce que vous vivez et vous accompagne comme il le peut, notamment lors des repas. Vous vous sentirez peut-être aussi libéré d’un poids !
Sources :
Irritable Bowel Syndrome : Epidemiology, Pathophysiology, Diagnosis, and Treatment. Dean Nathanial Defrees et Justin Bailey, 2017
Irritable bowel syndrome, the microbiota and the gut-brain axis. Hans Raskov, Jakob Burcharth, Hans-Christian Pommergaard and Jacob Rosenberg, 2016
Pathophysiology of irritable bowel syndrome. Gerald J Holtmann, Alexander C Ford and Nicholas J Talley, 2016

Docteure en biochimie de l’Université de Cambridge, Master Science de la Vie et de la Santé (Option Nutrition humaine et santé)
Découvrez d’autres articles sur le microbiote.
Votre microbiote intestinal : une signature biologique unique
Chaque individu possède un microbiote intestinal unique, façonné par son histoire, son environnement et son alimentation.
Qu’est-ce que les FODMAPs ?
Les FODMAPs sont des glucides fermentescibles qui peuvent perturber l’intestin irritable. Comprenez leur rôle et comment adapter votre alimentation pour un microbiote apaisé.
L’alimentation affecte-t-elle notre humeur ?
Depuis de nombreuses années, les médecins recommandent vivement une alimentation saine et équilibrée pour maintenir et améliorer notre humeur et notre bien-être.
Prenez soin de votre microbiote avec Nahibu.